腹膜透析について
腎臓の機能が低下すると、腎臓により十分な尿を作ることが困難となり、水分や尿毒素が体にたまります。腎機能が正常の約1割まで低下してくると、心不全や尿毒症症状が出てくるため、食事療法や薬物療法のみでは元気に生活することが難しくなり、腎臓の機能を何らかの形で補う治療(腎代替療法)が必要になります。
腎代替療法には、大きく分けて透析治療と腎移植治療があります。透析治療には、血液透析と腹膜透析、腎移植には生体腎移植と献腎移植があります。 血液透析は、3回/週、病院や透析クリニックに通院して行う治療です。シャントという血管に毎回針を刺して、機械(透析装置)を用いて血液をダイアライザーという透析器を通過させることにより(半透膜を介して血液が透析液と接することにより)、血液をきれいにして体に戻す治療です。治療時間は1回あたり約4~5時間かかります。腹膜透析はお腹の中の腹腔というスペースに、透析液をためて自身の腹膜を介して透析を行う、血液透析とは全く違った透析方法です (図1)。腹膜透析の場合、お腹には外部と腹腔をつなぐチューブ(腹膜透析カテーテル)が埋めこまれており (図2)、透析液の交換はこのチューブを使って行います。きれいな腹膜透析液をしばらくお腹に貯めておくと、水分や毒素が体から腹膜透析液に染み出してきます。その水分や毒素が出てきた古い腹膜透析液を新しい透析液に交換する作業(バッグ交換)を、1日4回程度行います (図3)。患者さん自身で自宅や職場でバッグ交換をするので、今までの生活に近い状態で治療が行え、通院は月に1~2回ですみます。また、一日4回程度(5~8時間ごとに)交換するCAPDと、夜間寝ている間に腹膜透析液の交換を機械(自動腹膜灌流用装置)を使って自動的に行うAPDがあります (図4)。
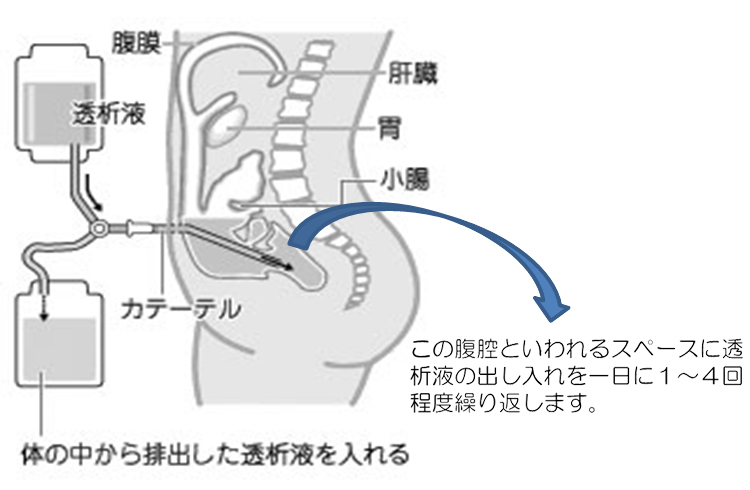 図1.腹膜透析用カテ-テルを通した注液と排液
図1.腹膜透析用カテ-テルを通した注液と排液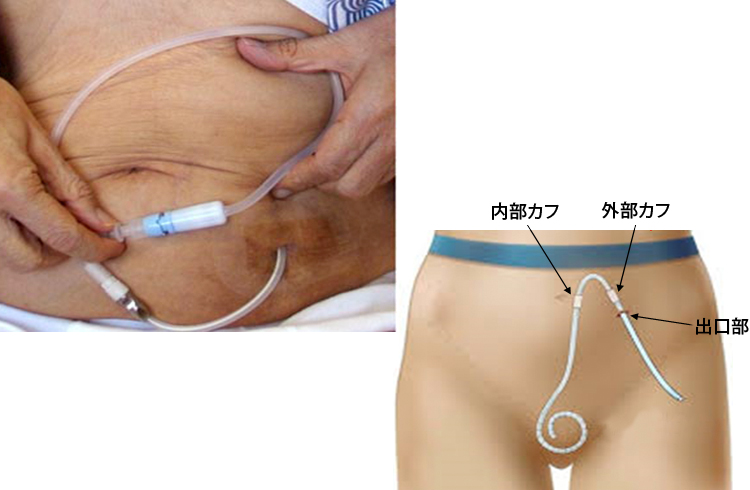 図2.腹膜透析用カテ-テルの出口部
図2.腹膜透析用カテ-テルの出口部出口部から内部カフまではカテ-テルは皮下脂肪の中を走行しており (皮下トンネル)、内部カフから先端までは腹腔内にあります。
 図3.バック交換の実際
図3.バック交換の実際まず腹腔内の透析液を排液後 (所要時間30分前後)、新しい透析液を腹腔内に注液(所要時間10分以内)する。
 図4.自動腹膜灌流装置を使用したAPD
図4.自動腹膜灌流装置を使用したAPD自動腹膜灌流装置は、夜間寝ている間に行う注液-貯留-排液 (1サイクルと呼びます)の回数を設定することができます。
| 腹膜透析 | 血液透析 | 腎移植 | |
|---|---|---|---|
| 施行者 | 患者自身・家族・訪問看護師 | 病院スタッフ | - |
| アクセス | 腹膜透析用カテ-テル | ブラッドアクセス | - |
| 手術時間・麻酔 | 1時間前後 全身・腰椎・局所麻酔 |
1時間前後 局所麻酔 |
4時間前後 全身麻酔 |
| 手技にかける時間 | 1時間/Bag交換×一日4回 (例) | 3~4時間/透析 | - |
| 回数 | 毎日 | 週3回 | - |
| 通院 | 1~2回/月 | 3回/週 | 1回/月 |
| 継続可能期間 | 5~8年前後 | 特に期間はない | 15~20年が目安 |
| 睡眠中の治療 | APD*で可能 | 可能 (ごく限られた施設) | - |
| 仕事 | ほとんど普通に可能 | 制限あり | ほとんど普通に可能 |
| 入浴 | カバ-すれば毎日可能 | 透析日は入浴不可 | - |
| 食事 | カリウム制限なし | カリウム制限あり | 塩分以外ほとんど制限なし |
| 感染 | 出口部感染・腹膜炎 | シャント感染・院内感染 | 日和見感染 (免疫抑制剤使用による) |
| その他 | 注排液不良・液漏れ・ヘルニアなど腹膜透析関連合併症、被嚢性腹膜硬化症 | 除水に伴う血圧低下 内シャント不全 |
悪性腫瘍 (免疫抑制剤使用による) |
*自動腹膜灌流装置を使用
